BUSCADOR BIOLOGIA

Búsqueda personalizada
ORGANIZACIÓN DE LA VIDA BIODIVERSIDAD
NIVELES DE ORG. DEL SER VIVIENTE
BIOMOLECULAS ORGÁNICAS
RESPIRACIÓN CELULAR Y CICLO CELULAR
LA GENÉTICA
LA FUNCION DE LA NUTRICIÓN Y DIGESTIÓN
SISTEMA RESPIRATORIO
FUNCIÓN DE EXCRECIÓN Y REPRODUCCIÓN
RELACION COORDINACIÓN QUÍMICA
COORDINACIÓN NERVIOSA
BANCO DE PREGUNTAS BIOLOGÍA
CUESTIONARIO DE BIOLOGIA
Entradas populares
-
FOTOSÍNTESIS 1. DEFINICIÓN: Es un proceso anabólico intracelular realizado por los organismos que poseen clorofila por medio de la cual at...
-
Es la ciencia que estudia las relaciones mutuas entre los seres vivos y su medio ambiente. La ecología puede resumirse como la ciencia qu...
-
La Biología es un campo científico y profesional de mucho avance en los últimos años en nuestro país, en ese sentido se rinde homenaje de ...
-
COORDINACIÓN QUÍMICA DE LOS VEGETALES Las hormonas vegetales son producidas por células no agrupadas en glándulas, principales de los tejido...
-
I. Definición La herencia o transmisión de caracteres hereditarios de los padres a los hijos por medio de los genes es motivo de estudio de ...
-
Son los mecanismos reguladores que poseen los seres vivos para defenderse de los cambios del medio interno y externo. Claudio Bemard ...
-
DIVERSIDAD DE LOS ORGANISMOS El tema de la biología es la vida, pero ¿cómo sería posible estudiar la vida sin un sistema para nombrar y clas...
-
SISTEMA DIGESTIVO HUMANO El sistema digestivo, que se extiende desde la boca hasta el ano, se encarga de recibir los alimentos, fraccionarlo...
-
INTERCAMBIO GASEOSO EN LOS ANIMALES Ni la hidra ni la planaria que son animales pluricelulares acuáticos poseen estructuras especiales ...
-
BIOELEMENTOS Los elementos de la vida Todos los seres vivos están constituidos, cualitativa y cuantitativamente por los mismos elementos quí...
Formulario de contacto
La actividad metabólica de las plantas trae como consecuencia la producción de sustancias que son reutilizadas por la propia planta de manera que la excreción es mínima en estos organismos.
LA EXCRECIÓN EN LOS ANIMALES
Cuando se habla de excreción, siempre pensamos en la eliminación de productos de desecho. Esta sin embargo, es sólo una de sus funciones.
La excreción es además, un sistema regulador del medio interno, es decir, determina la cantidad de agua y de sales que hay en el organismo en cada momento, y expulsa el exceso de ellas de modo que se mantenga constante la composición química y el volumen del medio interno (homeostasis). Así es como los organismos vivos aseguran su supervivencia frente a las variaciones ambientales.
Se puede decir, que la excreción llevada a cabo por los sistemas excretores implica varios procesos:
La excreción de los productos de desecho del metabolismo celular.
La osmorregulación o regulación de la presión osmótica
La ionoregulación o regulación de los iones del medio interno.
IONORREGULACIÓN
Consiste en la regulación en el contenido de iones del medio interno. Este proceso es muy importante, porque cualquier desequilibrio puede alterar las funciones biológicas de forma irreversible.
Así, la secreción de H+ regula el pH de la sangre, de forma que si éste es demasiado ácido, aumenta la secreción de H+. De no suceder esto, algunas moléculas (básicamente proteínas) se alterarían irreversiblemente.
También la secreción de K+ es fundamental, ya que un aumento de éste en la sangre produce grandes arritmias cardíacas, y una disminución excesiva provocaría parálisis al interferir en la transmisión del impulso nervioso.
La regulación de la concentración de K+ se produce por medio de una hormona, la aldosterona, segregada por las glándulas suprarrenales. Si en la sangre hay un exceso de K+, se estimulan las glándulas suprarrenales y se produce aldosterona. Esta acelera la secreción de K+.
OSMORREGULACIÓN
La regulación de la concentración de sales en el medio interno se consigue en los vertebrados de diferentes formas, según el medio en el que vivan.
Los peces de agua dulce viven en un medio hipotónico, por lo que el agua tiende a entrar en su cuerpo de forma continua por ósmosis y a través de las branquias. Por ello, tienen que eliminar el exceso de agua, para lo cual los riñones reabsorben las sales pero muy poca agua, con lo que la orina está muy diluida y es abundante.
Por el contrario, los peces de agua salada están expuestos a una pérdida continua de agua por ósmosis, ya que el medio en el que viven es hipertónico.
- Los peces óseos (teleósteos) resuelven este problema ingiriendo gran cantidad de agua salada por la boca y reabsorbiéndola casi toda en sus riñones, con lo que la cantidad de orina excretada es muy pequeña y concentrada. Además expulsan el exceso de sales por medio de unas células especializadas de sus branquias.
- Los peces cartilaginosos (elasmobranquios), poseen una adaptación completamente distinta, ya que han transformado su medio interno en ligeramente hipertónico (prácticamente isotónico) respecto al agua del mar, para lo cual acumulan una alta concentración de urea que sería tóxica para otros animales. No ingieren agua, esta penetra por ósmosis y segregan una orina hipotónica y abundante, mientras que la sal se excreta por una glándula situada en la región posterior del intestino.
Los vertebrados terrestres, cuyo problema es la desecación, han de conservar el agua, pero a la vez deben eliminar los productos de desecho nitrogenado.
- Los reptiles, que excretan ácido úrico, casi no necesitan agua para su excreción.
- Las aves también excretan ácido úrico, por lo que tienen gran reabsorción tubular que reduce al máximo el agua excretada.
- Los mamíferos, se han adaptado para producir una orina hipertónica, gracias al desarrollo de nefronas con túbulos muy largos y complejos (asas de Henle) que facilitan su reabsorción.
ÓRGANOS IMPLICADOS EN
| ||||
Productos de desecho
|
Origen del producto
|
Órgano productor
|
Órgano de excreción
|
Medio excretor
|
Urea
|
Por la degradación de aminoácidos
|
Hígado
|
Riñones
|
Orina
|
Ácido úrico
|
Por la degradación de purinas
|
Hígado
|
Hígado
|
Orina
|
Pigmentos biliares
|
Por la degradación de hemoglobina
|
Hígado
|
S. digestivo
|
Heces
|
Agua
|
Respiración celular
|
Conjunto de células del organismo
|
Riñones
Piel Pulmones |
Orina
Sudor Vapor de agua |
CO2
|
Respiración celular
|
Conjunto de células del organismo
|
Pulmones
|
Aire espirado
|
EL MECANISMO DE LA EXCRECIÓN
En todos los animales, la excreción debe llevarse a cabo por medio de sistemas excretores especializados que tomen las sustancias de desecho del medio interno y los transporten al exterior del animal. En todos ellos se han de realizar tres tipos de procesos:
- la filtración: Que es el paso de los líquidos del cuerpo, por difusión, al interior de los tubos excretores. Es una orina inicial, que lleva además de sustancias de desecho, otras muchas moléculas necesarias para el organismo, que volverán al medio interno de los organismos gracias al proceso de :
- la reabsorción: que se realiza a lo largo de los tubos excretores, cuyas células extraerán de esta orina inicial grandes cantidades de agua y sustancias útiles para el organismo, devolviéndolas a los líquidos corporales.
- la secreción, opera en sentido contrario y transfiere materiales de los líquidos corporales a los tubos excretores, fundamentalmente iones, como el K +. El líquido obtenido es la orina final, que será expulsada al exterior.
SISTEMA EXCRETOR EN INVERTEBRADOS:
- Protonefridios Son típicos de los Platelmintos y de otros animales sin celoma, son órganos excretores que constan de una serie de túbulos muy ramificados cuyos extremos internos terminan en una célula , célula flamígera provista de varios flagelos que se dirigen hacia la luz del túbulo. Las sustancias de desecho atraviesan las células flamígeras, penetran en los túbulos y son empujadas por el batido rítmico de los flagelos saliendo al exterior por los poros excretores ubicados en la superficie del cuerpo de estos animales.
METANEFRIDIOS
Aparecen en Anélidos y moluscos. Son estructuras abiertas por los dos extremos.
Uno se abre a la cavidad celómica tiene forma de embudo ciliado y se llama nefrostoma, el otro extremo se abre al exterior por un poro, el nefridioporo.
Uno se abre a la cavidad celómica tiene forma de embudo ciliado y se llama nefrostoma, el otro extremo se abre al exterior por un poro, el nefridioporo.
El líquido que está en el celoma y que contiene los productos de desecho es recogido por los cilios del nefrostoma por un proceso de filtración, pasa a los túbulos, donde se reabsorben las sustancias que son útiles, los desechos salen al exterior por el nefridioporo.
TUBOS DE MALPIGIO:
Aparecen en los insectos. Son tubos delgados, cerrados por el extremo que se encuentra en la cavidad corporal y abierta por el otro extremo al tubo digestivo, entre el intestino medio y el intestino posterior.
De esta forma, se vierten al exterior los productos de desecho, junto con los alimentos sin digerir:
En la pared de los tubos se produce una secreción de K+ por transporte activo desde la hemolinfa, por lo que pasan también moléculas de pequeño tamaño y agua. Cuando estas sustancias llegan al intestino posterior, se produce la reabsorción de agua y sustancias aprovechables, y el resto se elimina.
EXCRECIÓN EN VERTEBRADOS:
SISTEMA URINARIO
El sistema urinario está constituido por dos riñones, donde se “elabora” la orina, y unos conductos que la llevan al exterior.
Los riñones son típicos de vertebrados. Cada riñón está formado por un conjunto de unidades llamadas nefronas.
La nefrona se puede considerar como la unidad funcional del riñón. Una nefrona consta de un corpúsculo renal, que filtra a presión el plasma sanguíneo, y de un túbulo contorneado, de longitud variable, donde se produce la reabsorción y la secreción.
En el caso de los animales vertebrados superiores, el sistema excretor está compuesto por
Dos riñones, que por medio de unos tubos llamados
Uréteres, comunican con la
Vejiga, que almacena la orina y se expulsa al exterior mediante un conducto que es la
Uretra
SISTEMA EXCRETOR HUMANO
El Sistema Urinario, es el conjunto de órganos que producen y excretan orina, el principal líquido de desecho del organismo. Ambos riñones filtran todas las sustancias del torrente sanguíneo; estos residuos forman parte de la orina que pasa por los uréteres hasta la vejiga de forma continua.
Después de almacenarse en la vejiga la orina pasa por un conducto denominado uretra hasta el exterior del organismo. La salida de la orina se produce por la relajación involuntaria de un músculo el esfínter vesical que se localiza entre la vejiga y la uretra, y también por la apertura voluntaria de un esfínter en la uretra. A los niños pequeños, antes de aprender a controlar el esfínter urinario, se les escapa la orina en cuanto se llena la vejiga. Muchos niños mayores y adultos padecen un trastorno denominado enuresis, en el que el afectado no puede controlar el esfínter urinario, y cuyo origen puede deberse en algunas ocasiones a un desequilibrio emocional. El miedo o temor pueden producir enuresis temporal.
Estructura del riñón
Su función es la elaboración de orina. En el ser humano, los riñones se sitúan a cada lado de la columna vertebral, en la zona lumbar, y están rodeados de la cápsula adiposa renal. Tienen forma de judía o frijol, y presentan un borde externo convexo y un borde interno cóncavo.
Este último ostenta un hueco denominado hilio, por donde entran y salen los vasos sanguíneos. En el lado anterior se localiza la vena renal que recoge la sangre del riñón, y en la parte posterior la arteria renal que lleva la sangre hacia el riñones. Más atrás se localiza el uréter, un tubo que conduce la orina hacia la vejiga. El hilio nace de una cavidad más profunda, el seno renal, donde el uréter se ensancha formando un pequeño saco denominado pelvis renal. En su interior se distinguen dos zonas: la corteza renal, de color amarillento y situada en la periferia, y la médula renal, la más interna; es rojiza y presenta estructuras en forma de cono invertido cuyo vértice termina en las papilas renales. A través de estas estructuras la orina es transportada antes de ser almacenada en la pelvis renal.
La unidad estructural y funcional del riñón es la nefrona, compuesta por un corpúsculo renal, que contiene glomérulos, agregaciones u ovillos de capilares, rodeados por una capa delgada de revestimiento endotelial, denominada cápsula de Bowman y situada en el extremo ciego de los túbulos renales. Los túbulos renales o sistema tubular transportan y transforman la orina en lo largo de su recorrido hasta los túbulos colectores, que desembocan en las papilas renales.
Fisiología renal
La orina se forma en los glomérulos y túbulos renales, y es conducida a la pelvis renal por los túbulos colectores. Los glomérulos funcionan como simples filtros a través de los que pasan el agua, las sales y los productos de desecho de la sangre, hacia los espacios de la cápsula de Bowman y desde allí hacia los túbulos renales. La mayor parte del agua y de las sales son reabsorbidas desde los túbulos, y el resto es excretado como orina. Los túbulos renales también eliminan otras sales y productos de desecho que pasan desde la sangre a la orina. La cantidad normal de orina eliminada en 24 horas es de 1,4 litros aproximadamente, aunque puede variar en función de la ingestión de líquidos y de las pérdidas por vómitos o a través de la piel por la sudoración.
Los riñones también son importantes para mantener el balance de líquidos y los niveles de sal así como el equilibrio ácido-base. Cuando algún trastorno altera estos equilibrios el riñón responde eliminando más o menos agua, sal, e hidrogeniones (iones de hidrógeno). El riñón ayuda a mantener la tensión arterial normal; para ello, segrega la hormona renina y elabora una hormona que estimula la producción de glóbulos rojos (eritropoyetina).
Enfermedades del riñón
La nefritis, o inflamación del riñón, es una de las enfermedades renales más frecuentes. Sus características principales son la presencia en la orina, en el examen microscópico, de albúmina (lo que se denomina albuminuria), hematíes y leucocitos, y cilindros hialinos o granulosos. Es mucho más frecuente en la infancia y adolescencia que en la edad adulta.
La forma más común de nefritis es la glomerulonefritis, que aparece con frecuencia entre las tres y las seis semanas después de una infección estreptocócica debido al mecanismo inmunológico (anticuerpos frente al estreptococo que dañan proteínas específicas del glomérulo) (véanse conceptos básicos del sistema inmunológico). El paciente sufre escalofríos, fiebre, cefalea, dolor lumbar, hinchazón o edema de la cara, en especial alrededor de los ojos, náuseas y vómitos. La orina puede ser escasa y de aspecto turbio. El pronóstico suele ser positivo y la mayoría de los pacientes se recuperan sin secuelas, aunque en algunos casos evolucionan hacia una nefritis crónica. En este tipo de nefritis la lesión renal progresa durante años en los que el paciente está asintomático. Sin embargo, al final hay uremia (urea en sangre) e insuficiencia renal. Existe además otro grupo de glomerulonefritis de causa desconocida, quizá autoinmune, que tienen peor pronóstico y evolucionan con más rapidez hacia la insuficiencia renal.
Otro trastorno frecuente es el denominado síndrome nefrótico, en el que se pierden grandes cantidades de albúmina por la orina debido al aumento de la permeabilidad renal, con edema generalizado, aumento del colesterol en la sangre y un flujo de orina casi normal.
La hidronefrosis es el resultado de la obstrucción del flujo de orina en la vía excretora, que casi siempre es consecuencia de anomalías congénitas de los uréteres o de una hipertrofia prostática. La nefroesclerosis, o endurecimiento de las pequeñas arterias que irrigan el riñón, es un trastorno caracterizado por la presencia de albúmina, cilindros, y en ocasiones hematíes o leucocitos en la orina (hematuria y leucocituria). Por lo general se acompaña de enfermedad vascular hipertensiva. La lesión fundamental es la esclerosis de las pequeñas arterias del riñón con atrofia secundaria de los glomérulos y cambios patológicos en el tejido intersticial.
Los cálculos renales, o piedras en el riñón, se pueden formar en éste o en la pelvis renal por depósitos de cristales presentes en la orina. La mayoría de ellos son cristales de oxalato de calcio. La infección o una obstrucción, pueden desempeñar un importante papel en su formación. En algunas ocasiones aparecen cuando el nivel de calcio en la sangre se eleva de forma anormal como en los trastornos de las glándulas paratiroides. En otros casos aparecen cuando el nivel de ácido úrico en la sangre es demasiado alto (véase Gota), por lo general debido a una dieta inadecuada y un consumo excesivo de alcohol. La ingestión excesiva de calcio y oxalato en la dieta, junto con un aporte escaso de líquidos, pueden favorecer también la aparición de cálculos. Sin embargo, en la mayoría de los casos la causa es desconocida. Los cálculos pueden producir hemorragia, infección secundaria u obstrucción. Cuando su tamaño es pequeño, tienden a descender por el uréter hacia la vejiga asociados con un dolor muy intenso. El dolor cólico producido por los cálculos requiere tratamiento con analgésicos potentes o espasmolíticos, y puede aparecer de forma súbita tras el ejercicio muscular. Una vez que el cálculo alcanza la vejiga, es posible que sea expulsado por la orina de forma inadvertida, desapareciendo el dolor. Si el cálculo es demasiado grande para ser expulsado, es necesario recurrir a la cirugía o a la litotricia, procedimiento que utiliza ondas de choque generadas por un aparato localizado fuera del organismo, para desintegrar los cálculos.
La uremia es la intoxicación producida por la acumulación en la sangre de los productos de desecho que suelen ser eliminados por el riñón. Aparece en la fase final de las enfermedades crónicas del riñón y se caracteriza por somnolencia, cefalea (dolor de cabeza), náuseas, insomnio, espasmos, convulsiones y estado de coma. El pronóstico es negativo, sin embargo, el desarrollo de las diferentes técnicas de diálisis periódica en la década de 1980, cuyo objetivo es eliminar de la sangre los productos de desecho y toxinas, y la generalización de los trasplantes de riñón han supuesto un gran avance para estos pacientes.
La pielonefritis es una infección bacteriana del riñón. La forma aguda se acompaña de fiebre, escalofríos, dolor en el lado afectado, micción frecuente y escozor al orinar. La pielonefritis crónica es una enfermedad de larga evolución, progresiva, por lo general asintomática (sin síntomas) y que puede conducir a la destrucción del riñón y a la uremia. La pielonefritis es más frecuente en diabéticos y más en mujeres que en hombres.
El tumor de Wilms, que es un tumor renal muy maligno, es más frecuente en los niños pequeños. Los últimos avances en su tratamiento han conseguido la curación de muchos niños con esta enfermedad. En el lupus eritematoso sistémico, que afecta sobre todo a mujeres en la cuarta década de la vida, el organismo produce anticuerpos que lesionan el riñón.
REPRODUCCIÓN HUMANA
No existe ninguna definición sencilla de la vida. No es un concepto abstracto, puesto que no existe vida sino seres vivos. Para diferenciarlos de los objetos inanimados se debe recurrir a un conjunto de características que le son particulares, como presentar metabolismo, responder a estímulos, tener movimiento, reproducirse, crecer y desarrollarse, adaptarse y evolucionar. Además, los seres vivos se distinguen porque sus componentes están organizados simultáneamente en los niveles molecular, celular, organismo y poblacional.
Los seres vivos presentan una gran variedad de funciones que les permiten asegurar las condiciones propicias para perpetuarse. La habilidad para tomar la materia y la energía del medio para transformarlas y satisfacer sus necesidades, el movimiento, la capacidad de respuesta frente a los estímulos, el crecimiento, la reproducción y la adaptación, son funciones comunes a todos los seres vivos.
Una característica notable de los seres vivos es la producción de nuevas generaciones en virtud de su reproducción. Desde el punto de vista del individuo y de las células que lo forman, la supervivencia es lo más importante en su vida. Sin embargo, desde el punto de vista de las especies, la supervivencia del individuo no es importante a menos que este se reproduzca. Aun cuando los individuos de una especie vivieran durante siglos, la especie se extinguiría si no se reprodujeran algunos de sus individuos.
En el ser humano la capacidad de reproducción es sexual. Esta es una de las características biológicas que más ha incidido en el desempeño de la especie humana. Los aparatos reproductores masculino y femenino se especializan en producir descendencia con diversidad genética a través de la reproducción sexual, en la cual los genes de dos individuos de sexos opuestos se combinan al azar con cada nueva generación. La diversidad genética es la base de la selección natural; conforme las condiciones del medio se transforman por la evolución, los rasgos genéticos sobrevivientes de los individuos dentro de una población se propagarán.
LOS GAMETOS
El proceso reproductivo se inicia con la producción de las células que participan en la reproducción o gametos. Genéticamente, los gametos son células germinales o células sexuales, son células reproductoras funcionales. Los gametos de la mujer son los huevos y en los hombres son los espermatozoides. Los gametos son células haploides, cada una con un medio complemento (23 cromosomas individuales) del material genético. La fertilización de la célula del huevo el óvulo por la célula del semen un espermatozoide, produce una célula diploide normal, el cigoto, en el cual los cromosomas del óvulo se aparejan con aquéllos del espermatozoide, de esta manera, se realiza la diversidad genética.
El proceso por el cual las células de las gónadas u órganos reproductores primarios (ovarios y testículos) se transforman en gametos (óvulos o espermatozoides) se denomina genéricamente como gametogénesis. Esta se subdivide en dos tipos: la espermatogenesis es el proceso por el cual las células del semen se producen en los testículos del hombre. La ovogénesis es el proceso por el cual se producen óvulos en los ovarios de la mujer. Ambos procesos incluyen un tipo especial de división celular llamada meiosis.
En la oogénesis se forman los óvulos maduros a partir de la ovogonia o célula primitiva. Por su parte la espermatogénesis da lugar a la producción de espermatozoides a partir de las espermátides o gametos primitivos. En el hombre la gametogénesis tarda alrededor de 70 días y en la mujer 28.
El sistema reproductor se caracteriza por el desarrollo latente; es decir, sólo llega a ser funcional cuando se logra un cierto grado de crecimiento físico. El crecimiento corporal y el estímulo de la maduración reproductiva se regulan de manera hormonal. Aunque se forman durante la etapa prenatal, los órganos reproductores de ambos sexos se hallan desarrollados de manera incompleta y se mantienen así hasta la pubertad, durante la adolescencia temprana. La adolescencia es el periodo de crecimiento y desarrollo entre la niñez y la etapa adulta; comienza alrededor de los 10 años de edad en las mujeres y de los 12 en los varones. La mayoría de las personas alcanza su altura adulta y son físicamente maduros a los 20 años de edad.
La fertilización consiste en la fusión del material genético aportado por los gametos. La fecundación natural se inicia durante la cópula o coito, el acto o relación sexual, que es cuando el hombre deposita en la vagina el semen. El coito mantiene viable el espermatozoide eyaculado, es decir, la capacidad de fertilizar un óvulo. Cuando se expone al aire, el semen eyaculado se diseca y muere en pocos minutos; su descarga mediante el órgano copulatorio (el pene) en la vagina, durante el coito, mantienen el espermatozoide vivo hasta por 5 días.
Las Gónadas y Los Órganos Sexuales Secundarios
Las gónadas o los órganos sexuales primarios, son los testículos en el varón y los ovarios en la mujer. Las gónadas funcionan como glándulas mixtas en la medida en que producen ambas hormonas y gametos. Los órganos sexuales secundarios o accesorios son aquellas estructuras que maduran en la pubertad y que son esenciales en el cuidado y transporte de gametos. Las características sexuales secundarias son rasgos que se consideran de atracción sexual.
La pubertad es el periodo de desarrollo cuando los órganos logran ser funcionales debido al aumento de la liberación de hormonas sexuales, en el varón la testosterona y en la mujer el estradiol y otros estrógenos.
SISTEMA REPRODUCTOR FEMENINO.
Para su estudio, los órganos femeninos de la reproducción se clasifican en externos e internos. Los externos desempeñan su función durante el acto sexual, coito o cópula, en cambio los órganos internos se alojan en la pelvis; entre ellos están las gónadas donde se produce la gametogénesis, y otros órganos que ejercen sus funciones durante la fertilización, el desarrollo embrionario y la expulsión del feto.
Los órganos sexuales femeninos primarios o gónadas son los ovarios; los secundarios se desarrollan en la etapa prenatal como resultado de la ausencia de testículos y andrógenos. Durante la pubertad, los órganos sexuales secundarios maduran y comienzan su funcionamiento bajo la influencia de estrógenos secretados por los ovarios.
GENITALES EXTERNOS
Los órganos genitales externos incluyen las estructuras visibles desde el exterior, cuyo conjunto se puede denominar vulva. Se pueden diferenciar el monte de Venus, los labios mayores, los labios menores, el clítoris y el vestíbulo vaginal; adicionalmente están presentes algunas estructuras glandulares propias del vestíbulo.
El monte de Venus es la almohadilla grasa subcutánea que descansa sobre la cara anterior del pubis; se halla cubierto de vello distribuido en forma triangular. Desde esta prominencia parten los labios mayores, dos pliegues de tejido cutáneo graso cubiertos de piel, que se extienden hacia abajo hasta el perineo; estos están separados longitudinalmente por la hendidura pudenda y encierran y protegen otros órganos reproductores externos
Los labios menores son dos pliegues de tejido cutáneo planos muy irrigados, que se juntan en el extremo superior de la vulva; estos son longitudinales y en posición medial a los labios mayores, son visibles al separar los labios mayores y no presentan vello. Los labios menores limitan el vestíbulo protegiendo las aberturas de la vagina y la uretra. Cada uno se divide en dos laminillas: las superiores se unen y forman el frenillo del clítoris y las inferiores se desvanecen en el prepucio femenino, un pliegue de tejido conectivo, que recubre el clítoris.
El clítoris es una estructura eréctil, pequeña y cilíndrica, situada en el extremo superior de la vulva. Es homologa del pene, del que se diferencia porque carece de cuerpo esponjoso y uretra. El cuerpo del clítoris está formado por dos columnas de tejido esponjoso (similares a los cuerpos cavernosos del pene) que se llenan de sangre bajo condiciones de excitación sexual y permite la erección. Su extremo libre o glande, tiene numerosas terminaciones nerviosas sensoriales, por lo que se considera una zona erógena de importancia para las mujeres que proporciona placer durante la estimulación sexual.
El vestíbulo es un área con forma elongada, que limita externamente con los labios menores, y se extiende desde el clítoris hasta la horquilla o comisura posterior de la vulva. Al vestíbulo concurren cuatro orificios: la uretra, la vagina y dos conductos situados a ambos lados del orificio vaginal. Éstos últimos segregan las glándulas de Bartholin, glándulas exocrinas epiteliales que producen una secreción mucosa lubricante durante la excitación previa al coito. El orificio uretral externo o meato urinario, es el extremo terminal del sistema urinario; está situado en la línea media del vestíbulo, por debajo del arco púbico y por encima del orificio vaginal.
El orificio vaginal ocupa la porción inferior del vestíbulo. Su tamaño y formas son variables; en algunas mujeres vírgenes se encuentra rodeado por el himen, una membrana de tejido conjuntivo, rica en fibras elásticas y colágenas, que cierra casi por completo el orificio vaginal. El himen presenta una abertura cuyo diámetro puede ser tan pequeño como la punta de un alfiler como tan grande que permita el paso de dos dedos. El himen puede tener forma de media luna, ser circular o presentar algunos orificios. Cuando se rasga el himen, debido al coito o a un traumatismo, se presenta una leve hemorragia cuya manifestación es variable.
GENITALES INTERNOS
Los órganos genitales internos son los ovarios, las trompas uterinas, el útero y la vágina, con sus correspondientes estructuras de soporte o ligamentos que los suspenden en la pared abdominal, dentro de la cavidad pélvica.
La vagina es un conducto fibromuscular, recubierto por una membrana mucosa resistente, que se extiende desde la vulva hacia el útero. En la cavidad abdominal ocupa el espacio que hay entre la vejiga urinaria y el recto. Es el órgano femenino del coito, pues recibe el pene erecto y el semen durante el coito. También sirve de conducto que evacua los restos de la mucosa uterina durante la menstruación. Su epitelio varía de manera leve como respuesta al estimulo estrogénico. Además es el canal a través del cual progresa el feto en el parto.
El útero es un órgano con una abundante capa muscular llamada miometrio; en su parte externa está recubierto por el peritoneo; encierra una cavidad interna recubierta por el endometrio, un tejido epitelial prosamente vascularizado. Durante el embarazo el útero recibe, retiene y nutre la mórula, fase avanzada del cigoto que proviene de la Trompa de Falopio del mismo lado; una vez implantado en el endometrio, el feto aumenta su tamaño, diferencia sus tejidos y finalmente, al cabo del periodo de gestación, es expulsado durante el parto. El útero asemeja una pera invertida y aplanada; la parte superior de forma triangular, constituye el cuerpo. La parte inferior es el cuello o cérvix, un tubo alargado que conecta la cavidad del útero con la vagina.
El endometrio uterino sufre una serie de modificaciones funcionales y morfológicas muy rádicales, que se agrupan en tres fases sucesivas: fase proliferativa, fase secretora y fase menstrual. Estos cambios están sincronizados con los que le suceden al ovario y con los niveles fluctuantes de las hormonas que regulan el ciclo menstrual.
Cada lado del cuerpo del útero, se desprenden las trompas de Falopio, oviductos o salpinges. Son conductos tubulares de doce centímetros de longitud, que comunican el útero con los ovarios y permiten al óvulo alcanzar la cavidad uterina. Un extremo del oviducto está junto al ovario, y se abre a la cavidad abdominal, y el otro hace contacto con el útero. Los oviductos están recubiertos externamente por el peritoneo. Una capa mucosa con pliegues longitudinales tapiza el interior. Posee células ciliadas, cuyo movimiento impulsa al huevo en dirección del útero, y células secretoras que liberan nutrientes para el huevo. Cada trompa uterina comprende los segmentos intersticial, el istmo, la ampolla y el infundíbulo. El borde libre del infundíbulo sobre la cavidad abdominal presenta la fimbrias, prolongaciones a manera de escobilla, que alcanzan el ovario, que recuperan y dirigen el óvulo hacia el siguiente segmento tubárico donde ocurre la fertilización.
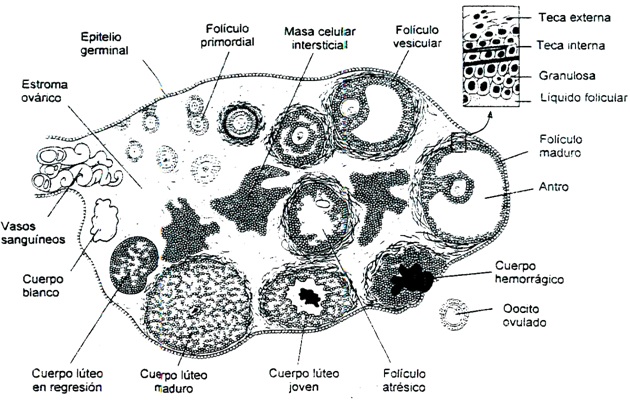
Los ovarios son dos órganos con forma de almendra, de 4 a 5 centímetros de diámetro, situados en la parte superior de la cavidad pélvica, en una depresión de la pared lateral del abdomen, sostenidos por varios ligamentos. En la región externa de cada ovario hay masas diminutas de células llamadas folículos primarios; cada uno de éstos contiene un huevo inmaduro. No menos de 20 folículos comienzan a desarrollarse al principio del ciclo ovárico de 28 días; sin embargo, por lo general sólo un folículo alcanza su desarrollo completo y los demás se degeneran. Alrededor de la mitad del ciclo, el folículo ovárico maduro de Graaf que contiene un óvulo (huevo) casi formado en su totalidad se alza de la superficie del ovario y libera el huevo, en el proceso conocido como ovulación. Después de ésta, las células foliculares se someten a un cambio estructural (luteinización) para formar el cuerpo luteo. La principal función de los ovarios es pues la ovogénesis o desarrollo y desprendimiento de un óvulo o gameto femenino haploide. Además, los ovarios elaboran varias hormonas esteroides en diferentes estadios del ciclo menstrual: los estrógenos y la progesterona.
Las glándulas mamarias dentro de las mamas son órganos reproductores accesorios que se especializan en producir leche después del embarazo. Las glándulas mamarias son glándulas especializadas sudoríparas. En el inicio de la pubertad, las hormonas ováricas estimulan el desarrollo de las glándulas mamarias y conductos lactíferos. Durante el embarazo, el desarrollo glandular y dúctil posterior se lleva a cabo bajo la influencia de la progesterona y estrógenos, respectivamente. Algunas otras hormonas son necesarias en la preparación de las glándulas mamarias para la producción de leche.
SISTEMA REPRODUCTOR MASCULINO.
El sistema genital masculino está integrado por los testículos -gónadas con función exocrina y endocrina-, un sistema de vías espermáticas que evacua los espermatozoides (túbulos intratesticulares, conductos deferentes, conductos eyaculadores), las glándulas anexas (próstata, vesículas seminales y glándulas bulbouretrales) que facilitan la sobreviviencia de los espermatozoides y un órgano copulador o pene.
Fisiológicamente, el sistema genital masculino sirve a la cópula o coito, la reproducción por tanto, la producción de hormonas, indirectamente, a la excreción de orina, pues comparte algunas estructuras anatómicas con el sistema urinario.
Los órganos sexuales masculinos se forman durante la etapa prenatal bajo la influencia de la testosterona secretada por las gónadas (testículos). Durante la pubertad los órganos sexuales secundarios maduran y llegan a ser funcionales.
El escroto es la parte de la piel que se ha adaptado para albergar los testículos, se sitúan posteriores al pene, los epidídimos y los cordones espermáticos. Está constituido por varias capas de tejidos superpuestos y vascularizados, que contribuyen con la regulación de la temperatura local. La función principal del escroto es encerrar y proteger a los testículos.
Los testículos son dos órganos ovaladas que se hallan suspendidos dentro del escroto mediante los cordones espermáticos. Estos son las gónadas masculinas y producen los espermatozoides (espermatogénesis) y el líquido testicular; como función endocrina, liberan varias hormonas esteroides masculinas, como la testosterona. Cada testículo es un órgano ovalado blanquecino que mide alrededor de 4 cm . de longitud y 2.5 de diámetro. Dos capas de tejidos o túnicas, cubren a los testículos. La túnica vaginal externa es un saco delgado que se deriva del peritoneo durante el descenso prenatal de los testículos al escroto. La túnica albugínea es una membrana fibrosa resistente que cubre los testículos y que con sus prolongaciones internas los divide en 250 a 300 lobulillos en forma de cuñas. En esta túnica se encierra la sustancia testicular o estroma, responsable de las principales funciones. El tabique del escroto separa cada testículo en sus propios compartimientos. Los testículos producen espermatozoides y andrógenos; estos últimos regulan la espermatogénesis y el desarrollo y funcionamiento de los órganos sexuales secundarios.
El descenso de los testículos hacia el escroto comienza durante la semana 28 del desarrollo prenatal y normalmente se completa en la semana 29. Cuando durante el nacimiento uno o ambos testículos no se encuentran en el escroto, criptorquidia, el descenso podría inducirse con la administración de ciertas hormonas. En caso de falla de este procedimiento, es necesario realizar cirugía, por lo general antes de los cinco años de edad. El fracaso en la corrección de este trastorno puede dar lugar a la esterilidad, tumores en testículos
La estructura interna del testículo es comparable con el corte transversal de una naranja, ya que la túnica albugínea envía tabiques al interior del estroma, dividiéndole en 200 a 300 lobulillos de forma piramidal. Cada lobulillo contiene uno a cuatro túbulos seminiferos de curso tortuoso, estructuras recubiertas internamente por un epitelio seminífero del cual se diferencian los espermatozoides (espermatogénesis) a partir de las células proliferantes conocidas como espermátides. Entre las sinuosidades de los túbulos discurren vasos capilares y linfáticos y se hallan ciertas células secretoras conocidas como células intersticiales de Leydig, que se encargan de sintetizar la testosterona y otras hormonas esteroides masculinas.
Las vías espermáticas se inician en el nivel estromal de los testículos. Los túbulos rectos son la porción final de los túbulos seminíferos que no posee un epitelio con células espermatogénicas, originan un laberinto de conductos con células ciliadas que finaliza en 12 a 20 conductos llamados conductos deferentes. Éstos perforan la túnica albugínea y convergen para formar un conducto único, el epidídimo. Éste constituye la parte del conducto excretor del esperma que se localiza dentro del testículo y posee una delgada capa de músculo liso cuya contracción hace progresar los espermatozoides por el conducto. Se suele dividir las porciones del epidídimo en cabeza, cuerpo y cola, bastante enrollados entre sí y con una longitud de siete metros. Durante su paso por el epidídimo los espermatozoides maduran y sufren cambios en su membrana celular, además de que adquieren una movilidad muy amplia. En la cola se almacenan temporalmente los espermatozoides los cuales se ven proyectados hacia los siguientes elementos tubáricos, por fuertes contracciones del músculo liso, en la eyaculación. Este estímulo está gobernado por el sistema nervioso simpático. El conducto deferente es la prolongación del epidídimo que atraviesa la cavidad pélvica y termina en la próstata. Allí se une con el conducto excretor de la vesícula seminal y juntos forman el conducto eyaculador que desemboca en la uretra. El conducto eyaculador es corto, estrecho y está localizado dentro de la próstata. La uretra peneana es el segmento que comparte el aparato reproductor masculino y urinario.
El espermatozoide maduro, gámeto masculino o célula de semen es una célula en forma de renacuajo microscópico, con alrededor de 60um de longitud, que consta de cabeza ovalada, un cuerpo cilíndrico y una cola alargada.
La próstata es una glándula exocrina que rodea el cuello de la vejiga y la porción proximal de la uretra del hombre. Su funcionamiento está bajo el control de las hormonas sexuales masculinas. Produce un líquido incoloro rico en ácido cítrico, fosfatasa alcalina y fibrolisina, que constituyen un vehículo de transporte fluido para los espermatozoides y dan volumen al eyaculado; además es indispensable para la erección normal del pene. El tamaño de la próstata puede aumentar bastante después de los 50 años, produciendo compresión sobre la uretra y haciendo difícil el paso de la orina. Con frecuencia este crecimiento es de carácter cancerígeno, por lo cual debe ser removida por medios quirúrgicos (prostatectomía).
Las vesículas seminales son dos estructuras tubulares situadas entre la vejiga urinaria y el recto. Se unen con los conductos eyaculadores mediante conductos que desembocan en la porción de la uretra que atraviesa la próstata. Funcionan como reservorio del semen y producen una secreción amarillenta y viscosa, rica en fructuosa, que sirve de vehículo para los espermatozoides. Su actividad está regulada por loa andrógenos.
Las glándulas bulbouretrales o de Cooper, son dos pequeños órganos secretorios que producen una secreción mucoide y transparente que lubrica el pene durante la excitación sexual precoital y apoya la eyaculación. Están situadas en la porción proximal del pene donde drenan mediante conductos la uretra.
El pene tiene la doble función de albergar la uretra masculina y servir como órgano para la cópula. Está constituido por los cuerpos cavernosos situados dorsolateralmente, y por el cuerpo esponjoso que rodea la uretra y termina en una posición distal agrandada que es el glande. La piel que lo cubre es laxa lo que le confiere elasticidad, excepto en el glande, donde está firmemente adherida. La erección se produce por el acceso de la sangre a los espacios de los cuerpos cavernosos, desde capilares de la trabéculas y de arteriolas, que se abren directamente en las cavernas. El mecanismo de la erección obedece a un conjunto complejo de estímulos de orden síquico-ambiental y nervioso-automático. El pene está inervado por los nervios raquídeos, simpáticos y parasimpáticos. Hay una gran cantidad de terminaciones sensoriales aferentes. La inervación motora llega hasta las trabéculas y los pequeños vasos sanguíneos. La doble inervación asegura el mantenimiento de la erección y la presentación de la eyaculación y el orgasmo
FISIOLOGÍA REPRODUCTIVA DE LA MUJER
La mujer sexualmente madura, despliega su función reproductiva como consecuencia de la interacción de cuatro procesos concurrentes: al ciclo endometrial y la menstruación.
Durante los primeros años de su vida, los ovarios de las niñas mantienen una actividad mínima; los mayores cambios se relacionan con el crecimiento de la masa ovárica mediante mitosis. El inicio de la fase reproductiva fértil depende de la inactivación de un mecanismo de inhibición neurológico sobre el factor de liberación hipotalámico de gonadotrofinas (GnRF) que no permite la liberación de las gonadotrofinas FSH y LH en la niñez. No se conoce la naturaleza de los estímulos que levantan esta restricción en la adolescencia. Estímulos graduales del hipotálamo sobre la hipófisis dan lugar a la liberación de la hormona folículoestimulante (FSH) la cual pone en marcha al ovario. Las adolescentes entre los 9 y los 14 años, experimentan algunos eventos sucesivos de desarrollo del sistema reproductivo: la telarquía, que consiste en el desarrollo de las mamas, la pubarquía o la aparición de vello en las axilas y el pubis y, finalmente, la menarquía que trae la primera menstruación.
Los primeros ciclos no muestran una ovulación consistente, de manera que son subfértiles. Posteriormente se regulariza la aparición de los ciclos menstruales cada 28 a 30 días. En los humanos, el ciclo que permite la liberación cíclica de un óvulo aproximadamente cada 28 días, se conoce como ciclo menstrual.
Cada ciclo representa una serie de cambios que preparan a la mujer para que desarrolle una gestación con éxito; de no ocurrir la gestación estos cambios han de repetirse. La preparación para cada ciclo menstrual comienza en el hipotálamo -donde un grupo pequeño de neuronas detecta los niveles de estrógenos circulantes- y termina en un órgano efector, en este caso los ovarios. Entre los 45 y 55 años, los ovarios dejan de responder a las gondotropinas, su función endocrina declina y los ciclos regulares desaparecen; en última instancia, el período de la menopausia o climaterio se debe al agotamiento de la reserva de folículos primordiales en los ovarios. Al no verse sometidos a la estimulación cíclica, los demás órganos reproductivos se atrofian.
La ovulación es el proceso culminante de una serie de cambios que experimentan los gametos femeninos u óvulos dentro del ovario. Al nacer la niña cuenta en sus dos ovarios con aproximadamente medio millón de óvulos, dispuestos en estructuras denominadas folículos. En esta fase precoz se denominan folículos primordiales. En la pubertad los folículos se han reducido a aproximadamente 200,000; en la menopausia este número llega a unos 8,300.
Durante la vida fértil de la mujer, sólo unos 400 folículos maduran lo suficiente para convertirse en folículos maduros, aptos para ser fecundados o folículos de De Graaf. El folículo de De Graaf es una estructura pluricelular de unos 10 milímetros que encierra un óvulo. Se caracteriza por tener una cavidad central o antro llena de líquido y una capa granulosa formada por varias hileras de células esféricas o cúbicas que hace contacto con la célula germinal se denomina corona radiada. La zona refringente que se observa entre la corona y la célula germinal se denomina membrana pelúcida.
Por acción de las gonadotropinas, se induce la maduración simultánea de varios folículos, los cuales crecen y se desarrollan, aunque sólo uno alcanza el estado de folículo de De Graaf (eventualmente pueden madurar dos). Allí, el óvulo se encuentra rodeado por un líquido que contiene estradiol, hormona esteroide que prepara anticipadamente al útero para acoger un óvulo fertilizado. El proceso de maduración tarda en promedio 14 días, al cabo de los cuales el folículo maduro se rompe dejando en libertad al óvulo. El folículo roto remanente se transforma en una estructura como cuerpo lúteo. El ciclo ovárico se repite durante la vida reproductiva de la mujer con una periodicidad de 28 días
La ovulación se refiere a la ruptura del folículo de De Graaf, con la consecuente liberación del ovocito. Este evento se conoce también por el nombre de dehiscencia. Tiene lugar hacia la mitad del ciclo ovárico (día 14). Los estrógenos producidos por el folículo durante su maduración, inducen indirectamente la producción de la hormona leutinizante (LH) por parte de la adenohipófisis. La ovulación ocurre cuando las hormonas LH y FSH llegan a su mayor nivel de concentración en la sangre, condición conocida como pico ovulatorio. El ovocito expulsado sale rodeado por células de la capa del tejido folícular. Morfológicamente, el huevo liberado aparece como una célula rica en citoplasma con un núcleo central esférico.
Después de la ovulación, el folículo de De Graaf se colapsa y se inicia la formación de una glándula endocrina conocida como cuerpo lúteo o amarillo, que produce -por estimulación de la FSH y la LH-, una hormona llamada progesterona. Ésta ayuda a mantener la gestación en caso de que tenga éxito la implantación del embrión. En las mujeres el comportamiento habitual sufre modificaciones destinadas a mantener condiciones adecuadas de gestación. La progesterona también induce cambios en el útero. El cuerpo lúteo sigue en proceso de evolución que dura en promedio 14 días, momento en que alcanza un estado de madurez. Si el ovulo ha sido fecundado en las trompas de falopio, y hay un embarazo en progreso, el cuerpo lúteo prolonga sus actividad, adopta el nombre de cuerpo lúteo gravídico y mantiene la síntesis de progesterona hasta el final del embarazo. En caso contrario, el miometrio recibirá un óvulo en proceso de degeneración, lo cual induce la liberación de la prostaglandina en la teca del ovario; así se destruye el cuerpo lúteo y cesa la producción de progesterona. Su desaparición afecta el funcionamiento del útero e incide en el hipotálamo, cuyas neuronas reconocerán que no se dio una gestación y comenzarán un nuevo ciclo menstrual.
CICLO ENDOMETRIAL
La mayoría de los cambios que se suscitan por acción de la progesterona, actúan sobre la capa más interna del útero conocida como endometrio. Este epitelio crece, se llena de vasos sanguíneos y produce sustancias nutritivas que suministran un ambiente propicio para el desarrollo del embrión en la gestación. La mucosa que recubre la cavidad uterina o endometrio, sufre cambios cíclicos relacionados con el ciclo ovárico. Durante el crecimiento del óvulo el útero entra en una fase inicial o proliferativa en la que se desarrolla el tejido y aumenta su vascularización; esta fase alcanza su máxima actividad en la ovulación. El endometrio permanece en la condición anterior hasta el final del desarrollo del cuerpo lúteo, en una fase que se denomina secretora, porque se secretan nutrientes destinados al embrión. Si hay fecundación, éste se implanta en el endometrio, el cual sirve de sustrato para el desarrollo del feto. Si no hay embarazo, el endometrio entra en una tercera fase denominada hemorrágica, durante la cual el endometrio se desprende parcialmente, dando origen a la menstruación. El ciclo endometrial transcurre paralelamente al ciclo ovárico y, por lo tanto tiene la misma duración promedio de 28 días
MENSTRUACION
La hemorragia producida como consecuencia de la desintegración y descamación de la capa funcional del endometrio, cuando no hay embarazo, se denomina menstruación. Su evacuación hacia el exterior lo hace el útero a través del cérvix y la vagina. Tras la menstruación, la capa basal del endometrio queda intacta, lo que le permite sustentar la regeneración de la mucosa endometrial. Durante la menstruación desciende radicalmente la producción de estrógenos y de progesterona.
FISIOLOGÍA REPRODUCTIVA DEL HOMBRE
El funcionamiento del aparato reproductor masculino se inicia con la aparición en la adolescencia de los caracteres sexuales secundarios típicos del hombre; estos anuncian la activación definitiva de los procesos de formación de espermatozoides y la secreción endocrina de los andrógenos, especialmente de la testosterona, por los testículos. La activación mencionada se debe al estímulo ejercido por la gonadotropinas de la pituitaria anterior que inducen la maduración del tejido testicular, por ponerlo en condiciones de aportar espermatozoides fértiles.
CARACTERES SEXUALES MASCULINOS SECUNDARIOS
Hay cambios notables en la configuración del cuerpo y en la conducta de aquellos niños que han ingresado en su adolescencia. Los chicos se tornan más agresivos y dispuestos hacia la acción, y su interés por el sexo femenino se desarrolla. El pene crece en longitud y grosor y el escroto se pigmenta y se vuelve rugoso. Todas las glándulas anexas aumentan su tamaño y empiezan a secretar; los testículos se tornan muy activos: las células de Leydig liberan de manera creciente testosterona, hormona que mantiene la permanencia de los caracteres sexuales secundarios, fomenta la espermatogenesis y hace crecer el cuerpo del muchacho. Los hombros y el tórax se ensanchan pues la musculatura aumenta. La voz se engrosa y adquiere un timbre más grave porque la laringe se agranda y las cuerdas locales aumentan en longitud y grosor. Aparece la barba y el vello púbico en las áxilas, tórax, y alrededor del ano y la línea que delimita la cara del cabello retrocede anterolateralmente descubriendo más la frente.
SEMEN Y EYACULACION
El semen es el líquido expulsado durante el orgasmo masculino, es una mezcla de espermatozoides y secreciones diversas, provenientes de glándulas anexas. El volumen del semen fluctúa entre 2.5 y 6 centímetros cúbicos en la eyaculación después de unos días de abstinencia sexual. El 95% de este volumen lo aportan las glándulas anexas, la densidad de los espermatozoides es de unos 100 millones por centímetro cúbico y el recuento fluctúa entre 20 a 250 millones. Los hombres que sus cuentas son menores de 40 millones se consideran estériles.
La eyaculación es consecuencia del establecimiento de un arco reflejo, cuyo resultado es el movimiento desde el epidídimo hasta la uretra y su propulsión hacia el exterior. Las neuronas sensoriales aferentes provienen del glande y penetran a la médula espinal por los nervios pudendos.
Unos pocos cientos de espermatozoides logran llegar a la trompa uterina, si ha concurrido alli un ovocito viable sólo un espermatozoide penetrará la membrana celular del óvulo para fertilizarlo.
Durante el coito el pene debe permanecer turgente para facilitar la transferencia apropiada de los espermatozoides al canal cervical de la mujer, aproximándolos a su objetivo. La erección se inicia con la dilatación de las arteriolas del pene, lo que lleva a los espacios o cavernas del cuerpo carnoso el aumento de volumen, bloquea las venas e impide el retorno de la sangre, prolongando la rigidez. Hay dos clases de estímulos complementarios que dan lugar a una erección : por un lado los estímulos eróticos psíquicos se integran en la corteza cerebral con recuerdos previos y patrones instintivos para emitir una respuesta que desciende por haces de la médula hata los segmentos lumbares. Allí también incurren los impulsos aferentes preganglionares que proceden de los órganos genitales que viajan por los nervios pélvicos erectos e inducen la vasodilatación de las arteriolas.
FUNCIONES ENDOCRINAS DE LOS TESTICULOS
La testosterona, principal esteroide sexual masculino la sintetizan grupos de células ubicadas en el estroma testicular que se denominan células Leydig que es una hormona que promueve la espermatogenesis y tiene el efecto de facilitar la deposición de calcio en los huesos y la formación de los músculos, por lo tanto tiene un efecto anabólico. Su secreción está regulada por el eje hipotálamo-hipófisis-testículo de la siguiente manera. El hipotálamo segrega el factor de liberación para las gónadotropinas GRF el cual estimula la adenohipófisis para que libere la hormona luteinizante LH. Además la prolactina y la hormona foliculoestimulante FSH. Las células intersticiales de Leydig se ven estimuladas por la ICSH en menor grano por la prolactina, para secretar los andrógenos especialmente de la testosterona.
También produce la proteína ligadora de andrógenos que actúa en los túbulos seminíferos ligándose a la testosterona para mantener la concentración adecuada del andrógeno que permita la espermatogenesis.
FERTILIZACION
Comprende los siguientes procesos:
A) MADURACION DE LOS ESPERMATOZOIDES EN EL EPIDIDIMO
Los espermatozoides producidos en el testículo serán transportados desde este a través del epidídimo hasta llegar al conducto deferente, no siendo el transporte la única y fundamental función de este conducto, ya que en el se produce el proceso de maduración de los espermatozoides. Durante este largo viaje los zooides adquieren la potencialidad para fertilizar al ovocito, en ellos se producen severos cambios funcionales, que incluyen la potencial motilidad sustentable en el tiempo, la adquisición de motilidad progresiva para migración de largas distancias y la eventual pérdida de gota protoplasmática. La capacidad funcional de las distintas células epiteliales del lumen del epidídimo y su influencia en los procesos de maduración están mantenidas por los andrógenos testiculares.
B) CAPACITACIÓN DE LOS ESPERMATOZOIDES
Los espermatozoides desarrollan la capacidad inicial para fertilizar él óvulo durante el transporte a través del epidídimo, siendo necesario de un tiempo dentro del tracto reproductor femenino para alcanzar la capacidad final de fertilizar él óvulo.
La capacitación y la reacción acrosomal se consideran fenómenos distintos (Austin and Bedford), la capacitación e una serie de cambios que hacen que los espermatozoides sean capases de experimentar la reacción acrosomal.
La reacción acrosomal es un fenómeno que ocurre naturalmente a través del reino animal. El proceso de capacitación ocurre dentro del tracto reproductivo de la hembra y depende el lugar en donde sea depositado el semen en la copula, así en las especies donde el semen es depositado en la vagina (coneja y humano), la capacitación se realiza en la cérvix y el moco cervical. En la cerda es semen es depositado dentro de la cervix, pero por el gran volumen del eyaculado este pasa directamente al útero, siendo el principal sitio de capacitación espermática el oviducto. La secuencia de sucesos relacionados con la pérdida de colesterol de la superficie del espermatozoide, alteración de aminoglucosas, y cambios iónicos suceden a través del oviducto.
Estos cambios en presencia de calcio dan el medio ambiente apropiado para la activación cromosomal, se liberan enzimas líticas como la hialuronidasa, los cambios fundamentales se producen cuando el esperma toma contacto con las células de la granulosa del cumulus. Así la capacitación puede llevar a la "REACCION ACROSOMAL" o de "VESICULACION" para permitir que penetre en las células de la granulosa y la zona pellucida. Esta enzima permite que atraviese el grupo celular del cumulus que rodea al óvulo, al despolimerizar la matriz acido-proteico-hialurónica.
Esta fragmentación temprana se debe a cambios autolíticos de iones de bicarbonato en el oviducto, de la actividad ciliar y muscular del oviducto y a la hialuronidasa o quizás otras enzimas si hay espermatozoides presentes.
Según Bedford y Austín, antes de que el espermatozoide pueda penetrar en la zona pellucida pierde el capuchón acrosómico y la membrana plasmática, con lo cual queda expuesto el perforatorio y la membrana acrosómica interna. La tripsina junto con la hialuronidasa producen un túnel oblicuo de la zona proteínica, hacia el espacio perivitelino.
Cuando entran en contacto la membrana plasmática de la cabeza espermática y la membrana vitelina, las dos estructuras se unen y todo el espermatozoide se incorpora al citoplasma del óvulo.
C) MADURACION DE LOS OVOCITOS
Cuando el espermatozoide toma contacto con la membrana vitelina en la mayoría de las especies domesticas se reanuda la maduración del óvulo por meiosis, con la expulsión del cuerpo polar secundario, no se conoce la causa de esta "activación" ovular, pero va seguida por la formación del pronúcleo.
D) PENETRACION ESPERMATICA A LOS OVOCITOS
Cuando el espermatozoide toca la zona pellucida que rodea al ovocito, se une firmemente y comienza a introducirse en la misma con la ayuda de las enzimas, que guardan relación con la cabeza.
Cuando el espermatozoide comienza a introducirse en el ovocito, su membrana plasmática se fusiona con la de este, y queda afuera sobre la superficie del ovocito.
La permeabilidad de la zona pellucida se modifica en ese instante impidiendo la entrada de mas de un espermatozoide, este fenómeno se llama "reacción de zona".
E) FUSION ESPERMATICA/OOCITO
En cuanto el espermatozoide entra en el ovocito, este termina su segunda división de maduración y los cromosomas se disponen en un núcleo vesicular llamado pronúcleo femenino. El ooplasma se contrae y se advierte el espacio perivitelino entre el ovocito y la zona pellucida. Mientras tanto, el espermatozoide adelanta hasta situarse adyacente al pronúcleo femenino, el núcleo del espermatozoide aumenta de volumen y forma el pronúcleo masculino, idéntico morfologicamente al femenino. La cola se desprende de la cabeza y experimenta degeneración.
F) ACTIVACION DEL HUEVO
Antes de que ocurra fusión de los pronúcleos masculino y femenino, cada uno de ellos duplica el DNA. Inmediatamente después, los cromosomas se organizan en el huso, y los cromosomas maternos y paternos se hienden longitudinalmente por el centrómero, al igual que ocurre en la división mitótica normal, las mitades resultantes se separan al azar y se desplazan hacia los polos opuestos, lo cual brinda a cada célula del cigoto él numero normal de cromosomas y la cantidad normal de DNA (2n). Cuando los cromosomas se desplazan hacia los polos opuestos, aparece un surco profundo en la superficie de la célula, que gradualmente divide al citoplasma en dos porciones.
EL EMBARAZO
Luego de la fertilización, el cigoto sufre una mitosis durante su descenso de casi tres días desde la trompa hasta la cavidad uterina. El blastocisto en desarrollo permanece ahí durante otros tres días antes de su implantación en el endometrio. Un embarazo ectópico ocurre cuando el blastocisto se implanta en un lugar distinto de la cavidad uterina, el sitio ectópico es la trompa uterina; entonces se puede denominar embarazo tubular. Otros sitios ectópicos son el cuello uterino, y los revestimientos de las vísceras abdominales. El embarazo ectópico constituye un riesgo grave para la salud de la mejor y cuando no ocurre un aborto natural normalmente se realiza un aborto terapéutico. El trabajo de parto y el parto constituyen la culminación de la gestación este trabajo incluye una secuencia de acontecimientos físicos y sicológicos. Su inicio está marcado por contracciones rítmicas y forzadas del miometrio uterino. En el trabajo de parto verdadero los dolores por contracciones uterinas se presentan en intervalos regulares y se intensifican y acortan en tiempo entre cada contracción. Esto se acompaña de la dilatación cervical así como de exudado de moco con sangre por el canal cervical y fuera de la vagina. En las glándulas mamarias la prolactina se inhibe durante el embarazo por las concentraciones altas de progesterona y estrógenos, sin embargo después del parto los estrógenos y la progesterona disminuyen y se desbloquea la secreción de prolactina, estimulando la producción de leche. Amamantar estimula el pezón y la areola enviando un impulso sensorial a través de la médula espinal al hipotálamo, lo cual libera oxitocina; ésta, a su vez, estimula la contracción de las células miopiteliales, lo cual causa la expulsión o descenso de leche.
Etiquetas:
Biología,
Excreción y Reproducción
Entradas populares
-
FOTOSÍNTESIS 1. DEFINICIÓN: Es un proceso anabólico intracelular realizado por los organismos que poseen clorofila por medio de la cual at...
-
Es la ciencia que estudia las relaciones mutuas entre los seres vivos y su medio ambiente. La ecología puede resumirse como la ciencia qu...
-
La Biología es un campo científico y profesional de mucho avance en los últimos años en nuestro país, en ese sentido se rinde homenaje de ...
-
COORDINACIÓN QUÍMICA DE LOS VEGETALES Las hormonas vegetales son producidas por células no agrupadas en glándulas, principales de los tejido...
-
I. Definición La herencia o transmisión de caracteres hereditarios de los padres a los hijos por medio de los genes es motivo de estudio de ...
-
Son los mecanismos reguladores que poseen los seres vivos para defenderse de los cambios del medio interno y externo. Claudio Bemard ...
-
DIVERSIDAD DE LOS ORGANISMOS El tema de la biología es la vida, pero ¿cómo sería posible estudiar la vida sin un sistema para nombrar y clas...
-
SISTEMA DIGESTIVO HUMANO El sistema digestivo, que se extiende desde la boca hasta el ano, se encarga de recibir los alimentos, fraccionarlo...
-
INTERCAMBIO GASEOSO EN LOS ANIMALES Ni la hidra ni la planaria que son animales pluricelulares acuáticos poseen estructuras especiales ...
-
BIOELEMENTOS Los elementos de la vida Todos los seres vivos están constituidos, cualitativa y cuantitativamente por los mismos elementos quí...