BUSCADOR BIOLOGIA

Búsqueda personalizada
ORGANIZACIÓN DE LA VIDA BIODIVERSIDAD
NIVELES DE ORG. DEL SER VIVIENTE
BIOMOLECULAS ORGÁNICAS
RESPIRACIÓN CELULAR Y CICLO CELULAR
LA GENÉTICA
LA FUNCION DE LA NUTRICIÓN Y DIGESTIÓN
SISTEMA RESPIRATORIO
FUNCIÓN DE EXCRECIÓN Y REPRODUCCIÓN
RELACION COORDINACIÓN QUÍMICA
COORDINACIÓN NERVIOSA
BANCO DE PREGUNTAS BIOLOGÍA
CUESTIONARIO DE BIOLOGIA
Entradas populares
-
FOTOSÍNTESIS 1. DEFINICIÓN: Es un proceso anabólico intracelular realizado por los organismos que poseen clorofila por medio de la cual at...
-
Es la ciencia que estudia las relaciones mutuas entre los seres vivos y su medio ambiente. La ecología puede resumirse como la ciencia qu...
-
La Biología es un campo científico y profesional de mucho avance en los últimos años en nuestro país, en ese sentido se rinde homenaje de ...
-
Son los mecanismos reguladores que poseen los seres vivos para defenderse de los cambios del medio interno y externo. Claudio Bemard ...
-
COORDINACIÓN QUÍMICA DE LOS VEGETALES Las hormonas vegetales son producidas por células no agrupadas en glándulas, principales de los tejido...
-
SISTEMA DIGESTIVO HUMANO El sistema digestivo, que se extiende desde la boca hasta el ano, se encarga de recibir los alimentos, fraccionarlo...
-
I. Definición La herencia o transmisión de caracteres hereditarios de los padres a los hijos por medio de los genes es motivo de estudio de ...
-
BIOELEMENTOS Los elementos de la vida Todos los seres vivos están constituidos, cualitativa y cuantitativamente por los mismos elementos quí...
-
DIVERSIDAD DE LOS ORGANISMOS El tema de la biología es la vida, pero ¿cómo sería posible estudiar la vida sin un sistema para nombrar y clas...
-
INTERCAMBIO GASEOSO EN LOS ANIMALES Ni la hidra ni la planaria que son animales pluricelulares acuáticos poseen estructuras especiales ...
Formulario de contacto
FISIOLOGÍA REPRODUCTIVA DE LA MUJER
La mujer sexualmente madura, despliega su función reproductiva como consecuencia de la interacción de cuatro procesos concurrentes: al ciclo endometrial y la menstruación.
Durante los primeros años de su vida, los ovarios de las niñas mantienen una actividad mínima; los mayores cambios se relacionan con el crecimiento de la masa ovárica mediante mitosis. El inicio de la fase reproductiva fértil depende de la inactivación de un mecanismo de inhibición neurológico sobre el factor de liberación hipotalámico de gonadotrofinas (GnRF) que no permite la liberación de las gonadotrofinas FSH y LH en la niñez. No se conoce la naturaleza de los estímulos que levantan esta restricción en la adolescencia. Estímulos graduales del hipotálamo sobre la hipófisis dan lugar a la liberación de la hormona folículoestimulante (FSH) la cual pone en marcha al ovario. Las adolescentes entre los 9 y los 14 años, experimentan algunos eventos sucesivos de desarrollo del sistema reproductivo: la telarquía, que consiste en el desarrollo de las mamas, la pubarquía o la aparición de vello en las axilas y el pubis y, finalmente, la menarquía que trae la primera menstruación.
Los primeros ciclos no muestran una ovulación consistente, de manera que son subfértiles. Posteriormente se regulariza la aparición de los ciclos menstruales cada 28 a 30 días. En los humanos, el ciclo que permite la liberación cíclica de un óvulo aproximadamente cada 28 días, se conoce como ciclo menstrual.
Cada ciclo representa una serie de cambios que preparan a la mujer para que desarrolle una gestación con éxito; de no ocurrir la gestación estos cambios han de repetirse. La preparación para cada ciclo menstrual comienza en el hipotálamo -donde un grupo pequeño de neuronas detecta los niveles de estrógenos circulantes- y termina en un órgano efector, en este caso los ovarios. Entre los 45 y 55 años, los ovarios dejan de responder a las gondotropinas, su función endocrina declina y los ciclos regulares desaparecen; en última instancia, el período de la menopausia o climaterio se debe al agotamiento de la reserva de folículos primordiales en los ovarios. Al no verse sometidos a la estimulación cíclica, los demás órganos reproductivos se atrofian.
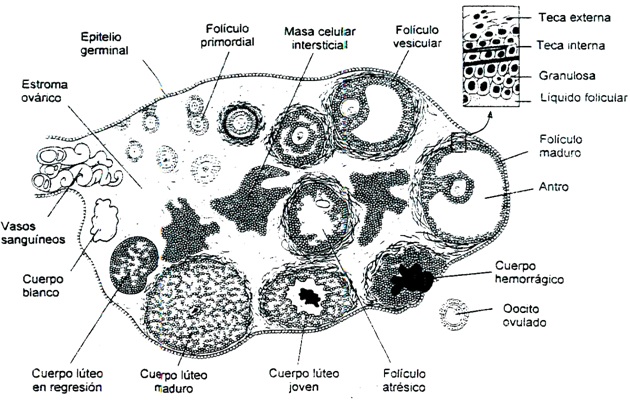
La ovulación es el proceso culminante de una serie de cambios que experimentan los gametos femeninos u óvulos dentro del ovario. Al nacer la niña cuenta en sus dos ovarios con aproximadamente medio millón de óvulos, dispuestos en estructuras denominadas folículos. En esta fase precoz se denominan folículos primordiales. En la pubertad los folículos se han reducido a aproximadamente 200,000; en la menopausia este número llega a unos 8,300.
Durante la vida fértil de la mujer, sólo unos 400 folículos maduran lo suficiente para convertirse en folículos maduros, aptos para ser fecundados o folículos de De Graaf. El folículo de De Graaf es una estructura pluricelular de unos 10 milímetros que encierra un óvulo. Se caracteriza por tener una cavidad central o antro llena de líquido y una capa granulosa formada por varias hileras de células esféricas o cúbicas que hace contacto con la célula germinal se denomina corona radiada. La zona refringente que se observa entre la corona y la célula germinal se denomina membrana pelúcida.
Por acción de las gonadotropinas, se induce la maduración simultánea de varios folículos, los cuales crecen y se desarrollan, aunque sólo uno alcanza el estado de folículo de De Graaf (eventualmente pueden madurar dos). Allí, el óvulo se encuentra rodeado por un líquido que contiene estradiol, hormona esteroide que prepara anticipadamente al útero para acoger un óvulo fertilizado. El proceso de maduración tarda en promedio 14 días, al cabo de los cuales el folículo maduro se rompe dejando en libertad al óvulo. El folículo roto remanente se transforma en una estructura como cuerpo lúteo. El ciclo ovárico se repite durante la vida reproductiva de la mujer con una periodicidad de 28 días
La ovulación se refiere a la ruptura del folículo de De Graaf, con la consecuente liberación del ovocito. Este evento se conoce también por el nombre de dehiscencia. Tiene lugar hacia la mitad del ciclo ovárico (día 14). Los estrógenos producidos por el folículo durante su maduración, inducen indirectamente la producción de la hormona leutinizante (LH) por parte de la adenohipófisis. La ovulación ocurre cuando las hormonas LH y FSH llegan a su mayor nivel de concentración en la sangre, condición conocida como pico ovulatorio. El ovocito expulsado sale rodeado por células de la capa del tejido folícular. Morfológicamente, el huevo liberado aparece como una célula rica en citoplasma con un núcleo central esférico.
Después de la ovulación, el folículo de De Graaf se colapsa y se inicia la formación de una glándula endocrina conocida como cuerpo lúteo o amarillo, que produce -por estimulación de la FSH y la LH-, una hormona llamada progesterona. Ésta ayuda a mantener la gestación en caso de que tenga éxito la implantación del embrión. En las mujeres el comportamiento habitual sufre modificaciones destinadas a mantener condiciones adecuadas de gestación. La progesterona también induce cambios en el útero. El cuerpo lúteo sigue en proceso de evolución que dura en promedio 14 días, momento en que alcanza un estado de madurez. Si el ovulo ha sido fecundado en las trompas de falopio, y hay un embarazo en progreso, el cuerpo lúteo prolonga sus actividad, adopta el nombre de cuerpo lúteo gravídico y mantiene la síntesis de progesterona hasta el final del embarazo. En caso contrario, el miometrio recibirá un óvulo en proceso de degeneración, lo cual induce la liberación de la prostaglandina en la teca del ovario; así se destruye el cuerpo lúteo y cesa la producción de progesterona. Su desaparición afecta el funcionamiento del útero e incide en el hipotálamo, cuyas neuronas reconocerán que no se dio una gestación y comenzarán un nuevo ciclo menstrual.
CICLO ENDOMETRIAL
La mayoría de los cambios que se suscitan por acción de la progesterona, actúan sobre la capa más interna del útero conocida como endometrio. Este epitelio crece, se llena de vasos sanguíneos y produce sustancias nutritivas que suministran un ambiente propicio para el desarrollo del embrión en la gestación. La mucosa que recubre la cavidad uterina o endometrio, sufre cambios cíclicos relacionados con el ciclo ovárico. Durante el crecimiento del óvulo el útero entra en una fase inicial o proliferativa en la que se desarrolla el tejido y aumenta su vascularización; esta fase alcanza su máxima actividad en la ovulación. El endometrio permanece en la condición anterior hasta el final del desarrollo del cuerpo lúteo, en una fase que se denomina secretora, porque se secretan nutrientes destinados al embrión. Si hay fecundación, éste se implanta en el endometrio, el cual sirve de sustrato para el desarrollo del feto. Si no hay embarazo, el endometrio entra en una tercera fase denominada hemorrágica, durante la cual el endometrio se desprende parcialmente, dando origen a la menstruación. El ciclo endometrial transcurre paralelamente al ciclo ovárico y, por lo tanto tiene la misma duración promedio de 28 días
MENSTRUACION
La hemorragia producida como consecuencia de la desintegración y descamación de la capa funcional del endometrio, cuando no hay embarazo, se denomina menstruación. Su evacuación hacia el exterior lo hace el útero a través del cérvix y la vagina. Tras la menstruación, la capa basal del endometrio queda intacta, lo que le permite sustentar la regeneración de la mucosa endometrial. Durante la menstruación desciende radicalmente la producción de estrógenos y de progesterona.
Etiquetas:
Biología,
Excreción y Reproducción
Suscribirse a:
Enviar comentarios (Atom)
Entradas populares
-
FOTOSÍNTESIS 1. DEFINICIÓN: Es un proceso anabólico intracelular realizado por los organismos que poseen clorofila por medio de la cual at...
-
Es la ciencia que estudia las relaciones mutuas entre los seres vivos y su medio ambiente. La ecología puede resumirse como la ciencia qu...
-
La Biología es un campo científico y profesional de mucho avance en los últimos años en nuestro país, en ese sentido se rinde homenaje de ...
-
Son los mecanismos reguladores que poseen los seres vivos para defenderse de los cambios del medio interno y externo. Claudio Bemard ...
-
COORDINACIÓN QUÍMICA DE LOS VEGETALES Las hormonas vegetales son producidas por células no agrupadas en glándulas, principales de los tejido...
-
SISTEMA DIGESTIVO HUMANO El sistema digestivo, que se extiende desde la boca hasta el ano, se encarga de recibir los alimentos, fraccionarlo...
-
I. Definición La herencia o transmisión de caracteres hereditarios de los padres a los hijos por medio de los genes es motivo de estudio de ...
-
BIOELEMENTOS Los elementos de la vida Todos los seres vivos están constituidos, cualitativa y cuantitativamente por los mismos elementos quí...
-
DIVERSIDAD DE LOS ORGANISMOS El tema de la biología es la vida, pero ¿cómo sería posible estudiar la vida sin un sistema para nombrar y clas...
-
INTERCAMBIO GASEOSO EN LOS ANIMALES Ni la hidra ni la planaria que son animales pluricelulares acuáticos poseen estructuras especiales ...










0 comentarios:
Publicar un comentario